La Désinsertion de l’Aiguille Veineuse (DAV)
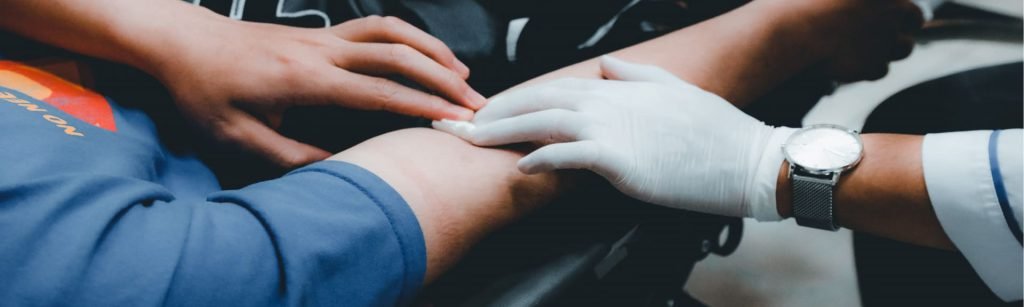
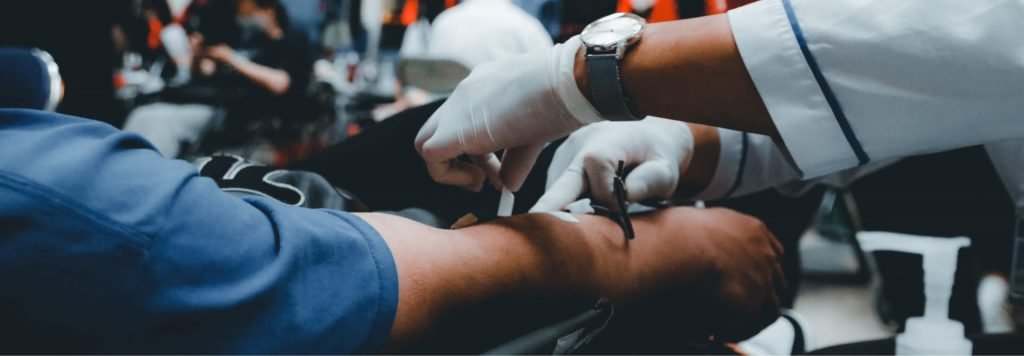
La Désinsertion de l’Aiguille Veineuse Définition Qu’est-ce que la Désinsertion de l’Aiguille Veineuse ? La Désertion de l’Aiguille Veineuse (DAV) est une complication rare mais grave survenant lors des séances de dialyse. Elle se caractérise par un délogement de l’aiguille dite « veineuse » en aval. Cette aiguille est, en réalité, responsable de la réinjection du sang épuré dans la circulation sanguine (voir onglet « Principe de fonctionnement » de la section « La dialyse »). Le problème majeur de la Désinsertion de l’Aiguille Veineuse Au cours d’une séance de dialyse, le débit du flux sanguin circulant est estimé à plus de 350-450 mL/min (débit très élevé). Lorsque l’aiguille veineuse vient à se déplacer, le sang continue à être pompé par l’aiguille artérielle mais n’est plus réinjecté dans la circulation par cette dernière. Il ne faudrait alors que deux minutes pour vider entièrement un corps de tout son sang. La DAV est donc un phénomène dangereux et peu visible qui, malheureusement, fait souvent l’objet d’une détection très tardive. Bon nombre de personnes sont sujet à cet évènement. Nous pouvons citer par exemple : Les patients confus ; Les patients agités (souffrant d’Alzheimer) ; Les patients qui dorment durant la séance ; Les conséquences de la Désinsertion de l’Aiguille Veineuse Pour le patient Le patient risque de faire une hémorragie sévère et de décéder – pronostic vital engagé Coma. Hospitalisation en réanimation. Transfusion sanguine, macromolécules… Traumatismes psychologiques. Décès Pour le professionnel de santé Pour éviter la survenue d’un tel phénomène, il est nécessaire que l’infirmière surveille régulièrement le patient Stress Culpabilité, Impuissance psychologique Mobilisation de l’équipe et délaissement des autres patients Les causes de la Désinsertion de l’Aiguille Veineuse Ces risques de DAV sont liés à la perspiration de la peau, la perte d’adhésion des sparadraps, les micro-mouvements et surtout, la pression élevée dans la fistule artério-veineuse qui repousse l’aiguille de l’intérieur. Un risque que la majorité des patients affirme ne pas ressentir. Prévention Les solutions actuelles Analyse différentielle de la pression Le sang circulant dans notre organisme est constamment filtré par des éléments spécifiques du rein : les glomérules. Elles ne laissent passer que l’eau et les petites molécules dissoutes. Cette première étape d’épuration forme l’urine primitive. Ce liquide traversera un réseau de tubules rénaux pour qu’il puisse être à son tour filtré. Ces derniers absorbent uniquement les constituants essentiels à notre organisme (eau, sels minéraux, glucose,…). Le liquide résiduel, riche en déchets, constitue l’urine. Ainsi, le rein permet de détoxifier l’organisme en évacuant les déchets par l’urine. Surveillance de la pression Le personnel soignant a pour consigne de vérifier l’aiguille au minimum 1 fois par heure pour tous les patients (plus pour les patients à risque). L’aiguille doit être visible en permanence, non recouverte, règle qui n’est pas toujours respectée. Ce risque est pris en compte dans la gestion des risques de chaque établissement et mentionné dans le cadre des bonnes pratiques en dialyse. Un besoin non-satisfait « C’est un risque conséquent et non maitrisable, pour lequel rien de fiable n’est mis en place. Dans la gestion de ce risque, nous ne sommes pas dans les normes. » Patrice Marion, ingénieur biomédical au CH de Rennes Aujourd’hui aucune solution pour la maîtrise de ce risque n’est satisfaisante. Seule une détection rapide et fiable peut permettre de réduire les conséquences de cet incident. Données clés PrevARTICLE PRÉCÉDENTLa dialyse
La Désinsertion de l’Aiguille Veineuse (DAV) Lire la suite »